Im November 2024 fand die „14. Nationale Konferenz zur Versorgung der Psoriasis“ in Berlin statt. Einmal jährlich wird berichtet, wie und mit welchen Maßnahmen Psoriasis-Patienten versorgt wurden und was künftig erreicht werden soll. Zahlen und Zusammenhänge werden berichtet, die vor allem für Dermatologen und Pharmavertreter gedacht sind. Einiges ist aber auch für uns Patienten interessant. Deshalb sind wir regelmäßig dabei. Veranstalter war das Hautnetz Deutschland.
Die für uns interessantesten Erkenntnisse:
- Die Mehrheit der Dermatologen verschreibt nach wie vor keine innerlichen Medikamente, obwohl sie seit Jahren darüber breit aufgeklärt wird.
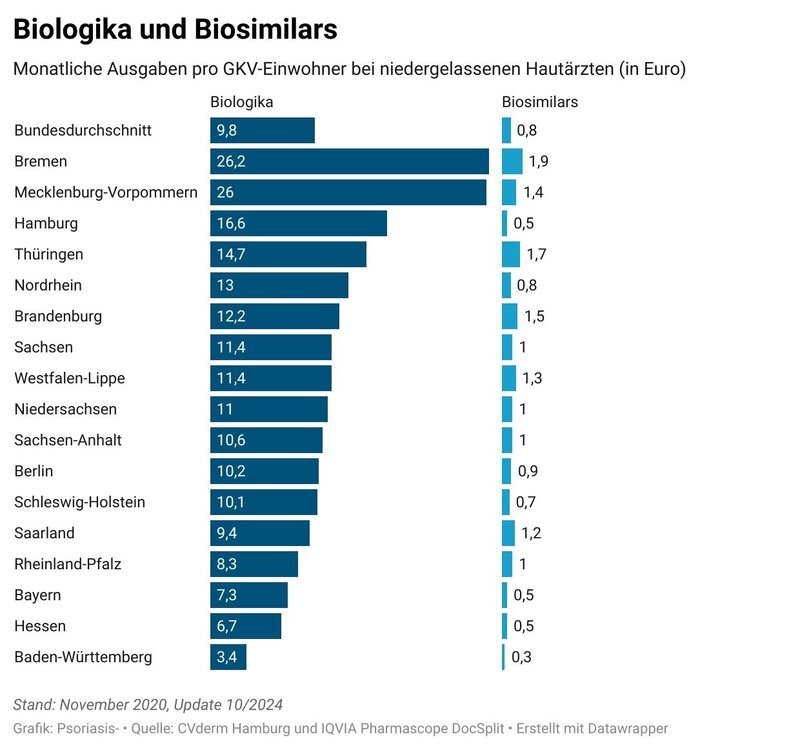
- Die Chance für Patienten, ein Biologikum verschrieben zu bekommen, hängt weiterhin davon ab, wo man wohnt. Sie ist z.B. in Bremen und Mecklenburg-Vorpommern achtmal größer als in Baden-Württemberg.
- Immer noch sind Fumaderm und Skilarence die am häufigsten verschriebenen Psoriasis-Medikamente in Tablettenform. Aber sie werden deutlich seltener als früher verschrieben. Bei den Biologika steht Cosentyx weit an der Spitze.
- 42 Prozent der stark betroffenen Psoriasis-Patienten werden weiterhin mit Kortison behandelt, obwohl das als „Fehlversorgung“ bewertet wird – nach unserem Verständnis also ein Behandlungsfehler ist.
- Sind Laborbestimmungen, die entscheiden sollen, ob ein Biologikum weiterverschrieben wird, sind bei IL-17- oder IL-23-Hemmer noch notwendig? Nicht alle stimmen dem zu.
- Gedacht wurde des verstorbenen Dr. Schubert, den Patienten aus der Sanaderm-Klinik in Mergentheim und von Vorträgen bei Selbsthilfegruppen her kennen.
- Dermatologen tauschen sich künftig in regionalen Netzwerken nicht nur über Psoriasis, sondern über mehrere Hautkrankheiten aus.
Biologika und Biosimilars
Die Zahl der in Deutschland an Psoriasis Erkrankter wurde aktuell mit 2,2 Mio. angegeben. Davon sind 19 Prozent (also 420.000) mittelschwer oder schwer betroffen. Von denen wurden im November 2024 rund 27 Prozent (112.000) mit Biologika behandelt. Die meisten mit Secukinumab (Cosentyx), gefolgt von Guselkumab (Tremfya) und Adalimumab (diverse Biosimilars und Humira).
Nach wie vor werden Biologika je nach Region unterschiedlich häufig verschrieben. Das könnte daran liegen, dass Psoriasis in Deutschland nicht gleichmäßig verbreitet ist: Die meisten Fälle pro Einwohner gibt es im Nordosten, die wenigsten im Süden. (Nord-Süd-Gefälle bei Schuppenflechte). Auf der Konferenz wurde aber klar, dass das nicht ausschlaggebend sein kann. Denn auch bei anderen Hauterkrankungen hängt die Chance, ein biologisches Arzneimittel verschrieben zu bekommen, davon ab, wo man lebt. Das gilt für Versicherte in der gesetzlichen Krankenversicherung (GKV).
In Baden-Württemberg wird Psoriasis-Patienten weiterhin auffällig selten ein Biologikum verschrieben. Bisher wurde der dortige Prüfausschuss dafür verantwortlich gemacht. Der hatte jahrelang erheblichen Druck auf die Ärzte ausgeübt. Das sei inzwischen nicht mehr der Fall, hieß es auf der Konferenz. Trotzdem würden weiterhin nur wenige Praxen leitliniengerechte Therapien anbieten. Vielleicht, weil die Ärzte den Druck noch immer verinnerlicht haben? Möglicherweise aber eher deshalb, weil es sehr viele Praxen gebe, die nur noch „ästhetische Dermatologie“ anbieten, wie es hieß. Im „Ländle“ hätten die Leute eben das Geld, sich "immer noch schöner“ operieren zu lassen.
Warum keine Biologika?
Wie schon in den Vorjahren wurde auf der Konferenz darauf hingewiesen, dass weiterhin nur eine Minderheit der Dermatologen Biologika verschreiben. In 2023 sprach man von 30 bis 40 Prozent. Es wäre auch für uns Patienten interessant zu erfahren, weshalb das so ist. Es gibt Behandlungsleitlinien, die nach neuesten wissenschaftlichen Erkenntnissen Therapieempfehlungen aussprechen. Biologika werden inzwischen nicht nur bei mittelschwerer oder schwerer Psoriasis, sondern auch bei Neurodermitis und Urtikaria (Nesselsucht) empfohlen. Weshalb hält sich die Mehrheit der Dermatologinnen und Dermatologen nicht daran?
In vorhergehenden Konferenzen wurden schon Gründe dafür genannt: Befürchtung, Geld zurückzahlen zu müssen, wenn zu teuer verordnet werde („Regress“), zu viel Schreibarbeit, aber auch „konservative Ansichten“ bis hin zu „Schulungs-Müdigkeit“. In diesem Jahr kam ein weiteres Argument hinzu: Verstärkt würden Dermatologen ästhetische und kosmetische Leistungen anbieten und sich damit aus der Versorgung von Hautkranken zurückziehen.
Möglicherweise trifft alles zu. Interessant wäre es, die Hintergründe systematisch zu erfragen, um daraus möglicherweise Konsequenzen zu ziehen.
Behandlungs-Checkliste empfehlen
Manchmal erleben wir als Patienten, dass die Ärztin oder Arzt unsicher ist, ob ein teures Medikament, wie ein Biologikum, ein JAK-Inhibitor oder ein PDE-IV-Hemmer verschrieben werden darf. Auf der Konferenz wurde für solche Fälle eine „Checkliste zur Systemtherapie Psoriasis“ vorgestellt. Die ist abgeglichen mit der aktuellen Leitlinie. Als gut informierte Patientin oder Patient könnten wir im Zweifelsfall unseren Behandler darauf aufmerksam machen.
(Indikation zur Systemtherapie bei Psoriasis: Kommentierte Checkliste für die Praxis. Von Kiedrowski R, Mrowietz U, Augustin M. JDDG 12/2024
Ein direkter Link wird demnächst an dieser Stelle eingefügt!).
Welche Patienten schlecht, falsch oder gar nicht versorgt werden
Gut informierte Betroffene können relativ gut beurteilen, ob sie nach aktuellen, allgemein anerkannten fachlichen Standards behandelt werden, also nach Behandlungsleitlinien. Es ist für uns Patienten aber nicht leicht, so eine angemessene Therapie dann auch einzufordern. Trotzdem sollten wir wissen, auf welche Schwachpunkte wir achten sollten. Die sind auf der Konferenz genannt worden:
Bei den Psoriasis Patienten,
- die leicht betroffen sind, erhalten 45 Prozent keine verschreibungspflichtigen, äußerlich wirkenden Präparate wie Cremes, Salben, Lotionen, Sprays o.ä.
-
die mittelschwer oder schwer betroffen sind, erhalten
- 2 Prozent überhaupt keine verschreibungspflichtigen Medikamente,
- 5 Prozent nur äußerlich wirkende Präparate und
- 42 Prozent fälschlicherweise innerlich wirkende Glukokortikoide.
5,5 Prozent aller an Schuppenflechte-Erkrankten lassen sich medizinisch überhaupt nicht versorgen. Es wäre interessant zu erfahren, weshalb nicht.
Quelle: Augustin M, Hagenström K, von Kiedrowski R: Arzneimitteltherapie der Psoriasis in Deutschland: update 2023. PsoNet Magazin 1/2024 (ePub first)
Hautärzte: Behandler könnten knapp werden
Patienten müssen damit rechnen, dass künftig weniger Hautarzt-Behandlungsstunden angeboten werden. Damit wird es noch schwerer sein, einen Arzttermin zu bekommen. Die Zahl der versorgenden Dermatologen würde zurückgehen, hieß es auf der Konferenz. Das liege zum einen daran, dass die nachfolgende Arztgeneration ein anderes Verständnis von Arbeitszeit (Work-Life-Balance) habe. Junge Ärztinnen und Ärzte seien nicht mehr bereit, 60 und mehr Stunden in der Woche zu arbeiten. Zum anderen ließe sich mehr Geld verdienen, gesunde Menschen mit Schönheitsmedizin aufzupeppen, anstatt kranke Menschen gut zu versorgen.
Unabhängig davon würden sich die Dermatologen überlastet fühlen, weil ein Drittel ihrer Patienten mit Bagatellfällen (Pickel, kleines Fieber) in die Sprechstunde kämen. Sie wünschten sich mehr Eigenverantwortung bei den Patienten. Oft fehle es am einfachsten Wissen, in welchen Fällen man sich aus der Hausapotheke selbst behandeln könne.
Laborbestimmungen fraglich?
Dr. Dirk Maaßen aus Maxdorf im Rhein-Pfalz-Kreis schlug vor, keine regelmäßigen Laborwerte mehr zu erheben, wenn es darum geht, ob ein IL-17- oder ein IL-23-Hemmer weiter verordnet werden soll. Es würde ausreichen, einmal im Jahr das Blut auf Begleiterkrankungen zu untersuchen (Komorbiditäts-Screening). In mehr als 90 Prozent der Fälle hätten die Laborbestimmungen keine Konsequenzen für die Weiterbehandlung.
Dem wurde auf der Konferenz trotz Nachfrage nicht widersprochen. Dr. Ralph von Kiedrowski teilt die Auffassung seines Kollegen nicht. Bei bestimmten Patienten und bestimmten Substanzen könne man die Abstände zwar ändern. Aber nicht so grundsätzlich, weil auf zahlreiche Begleiterkrankungen untersucht werden müsse.
Register melden keine Auffälligkeiten
PsoBest ist das deutsche Register, dem Dermatologen melden, wenn bei der Behandlung der Psoriasis oder der Psoriasis Arthritis unerwünschte Arzneimittelwirkungen auftreten. Inzwischen würden 25.000 Patienten regelmäßig beobachtet, ohne dass es zu auffällig kritischen Signalen gekommen ist. Aber, so Professor Matthias Augustin, es gäbe 18.000 ungeklärte Fälle, die herausgerechnet worden seien.
Das Register PPBest sammelt Meldungen zur Psoriasis postulosa. Bisher sind dort knapp 100 Betroffene angemeldet, davon die Hälfte mit einer Generalisierten Pustulösen Psoriasis. Auch aus diesem Register sind keine Auffälligkeiten bekannt.
(Siehe auch: Psoriasis-Register – Sicherheit im Blick und Eigenes Register für pustulöse Psoriasis)
Nur vier Prozent Psoriasis-Spezialisten?
Auf der Konferenz wurde verkündet, dass inzwischen 401 „Psoriasis-Zertifikate“ ausgestellt wurden. Hautärztinnen und Hautärzte können sich bei der Deutschen Dermatologischen Akademie zu „Spezialisten für Schuppenflechte“ weiterbilden lassen. Sie verpflichten sich, ihr Wissen darüber regelmäßig zu aktualisieren.
Was aber für uns Betroffene besonders wichtig ist: Mit dem Zertifikat verpflichten sie sich, nach den Empfehlungen der Fachgesellschaft („Leitlinien“) zu behandeln. Das sind Spezialisten, wie wir Patienten sie uns eigentlich immer wünschen.
Geht man in die Spezialisten-Datenbank, so werden aber nur 254 Namen genannt (Stand 25.11.24), darunter viele Hochschulärzte. Die Zahl 401 kommt zustande, weil jährliche Updates mitgezählt wurden. Von insgesamt 6511 Dermatologen in Deutschland haben also nur knapp vier Prozent ein Psoriasis-Zertifikat.
Das heißt aber nicht, dass die restlichen 96 Prozent Dermatologen nur wenig über die Behandlung der Psoriasis wissen. In den vergangenen 20 Jahren, mit Einführung des ersten Biologikums (Rapitiva, 2024), ist die Dermatologenschaft ausführlich über Psoriasis informiert worden. In der Fachliteratur, auf Kongressen oder bei Weiterbildungen war Schuppenflechte bis vor kurzem das dominierende Thema. Immer mehr Pharmafirmen kamen mit hochpreisigen Medikamenten auf den Markt und haben in das Thema „Psoriasis“ weltweit viel Geld investiert: Es wurden weiterführende Studien bezahlt, umfangreiche Projekte finanziert und Ärzte- und Patientenorganisationen großzügig gesponsert. Über keine Hautkrankheit wissen inzwischen (nicht nur Dermatologen!) so viel, wie über die Schuppenflechte – auch ohne Psoriasis-Zertifikat. Ganz nebenbei: bezahlt haben diese Aktionen natürlich die Krankenkassenmitglieder über die (viel zu) hohen Medikamentenpreise.
Erfahrungen von Menschen mit Schuppenflechte oder Psoriasis arthritis: Schau Dich in unserem Forum um.
Dr. Erich Schubert verstorben
Eine Gedenkminute wurde eingelegt für Dr. Erich Schubert, der im Alter von 85 Jahren nach langer Krankheit gestorben ist. Für die deutschen Dermatologen war er ein beharrlicher Verbandsfunktionär, der sich erfolgreich für eine bessere Vergütung eingesetzt hat. Dr. Schubert hat außerdem maßgeblich dazu beigetragen, dass die Balneo-Fototherapie von den Krankenkassen erstattet werden. Der BVDD hat ihm ein Denkmal mit einer eigenen Broschüre gesetzt. Wir Patienten kannten ihn als Chef der Sanaderm-Klinik in Bad Mergentheim und als niedergelassenen Hautarzt in Würzburg. Er hat regelmäßig bei Patientengruppen Vorträge gehalten.
Wir haben nicht vergessen, dass er sich einmal sehr vehement öffentlich für uns eingesetzt hat: solange er etwas zu sagen habe, würden die Vertreter des Psoriasis-Netzes nicht von Veranstaltungen ausgeschlossen werden.
Gut, dass es diesen aufrichtigen und engagierten Menschen gegeben hat!
Über die Nationale Versorgungskonferenz Psoriasis
Das Treffen wird seit 2009 getragen von den Ärzteverbänden BVDD, DDG, von PsoBest und CVderm sowie dem Patientenverband Deutscher Psoriasis-Bund und gesponsert von Pharmafirmen. Teilnehmer sind Hautärzte, Fachleute aus der Pharmaindustrie und Patientenvertreter. Seit 2024 ist Organisator der Konferenz der Hautnetz Deutschland e.V.
Nationale Versorgungskonferenz Haut
Im Anschluss an die Psoriasis-Konferenz fand die "Nationale Versorgungskonferenz Haut" statt. Da ging es um weitere Hauterkrankungen. Wir hatten bereits berichtet (Was uns außerdem auffiel), dass inzwischen regionale Ärzte-Netzwerke entstanden sind, in denen sich die Dermatologen über alle Hauterkrankungen austauschen: Vorbild waren die lokalen Psoriasis-Netze, die jetzt ebenfalls dem Dachverband Hautnetz Deutschland beigetreten sind.
Das Sprachrohr der Initiative, das "PsoNet Magazin", wurde nach über zehn Jahren entsprechend umbenannt: Es heißt jetzt "Hautnetz-Magazin" und befasst sich nicht mehr allein mit Psoriasis. Im aktuellen Heft geht es z.B. auch um Akne und Vitiligo. Zielgruppe des Magazins sind weiterhin Dermatologen, die über die Versorgung von Hauterkrankungen in Deutschland informiert werden sollen.


 Rolf Blaga hat sich mehr als 28 Jahre lang in der Patienten-Selbsthilfe für Menschen mit Schuppenflechte engagiert. Als Autor fürs Psoriasis-Netz besucht er regelmäßig medizinische Veranstaltungen. Er ist Vorsitzender der AG Medizin und Gesundheit bei Transparency Deutschland.
Rolf Blaga hat sich mehr als 28 Jahre lang in der Patienten-Selbsthilfe für Menschen mit Schuppenflechte engagiert. Als Autor fürs Psoriasis-Netz besucht er regelmäßig medizinische Veranstaltungen. Er ist Vorsitzender der AG Medizin und Gesundheit bei Transparency Deutschland.



Empfohlene Kommentare
Erstelle ein Benutzerkonto oder melde dich an, um zu kommentieren
Du musst ein Benutzerkonto haben, um einen Kommentar verfassen zu können
Benutzerkonto erstellen
Neues Benutzerkonto für unsere Community erstellen. Es ist einfach!
Neues Benutzerkonto erstellenAnmelden
Du hast bereits ein Benutzerkonto? Melde dich hier an.
Jetzt anmelden