Schuppenflechte ist eine chronische Hautkrankheit, die auch Kinder betreffen kann. Die Behandlung bei Kindern unterscheidet sich von der bei Erwachsenen, da ihre Haut empfindlicher ist und ihr Körper anders auf Wirkstoffe reagiert. Dieser Artikel fasst zusammen, worauf Eltern bei der Behandlung achten sollten.
Kinder sind keine kleinen Erwachsenen
Bei der Behandlung von Psoriasis bei Kindern gibt es einige wichtige Unterschiede im Vergleich zu Erwachsenen. Zunächst einmal haben Kinder eine größere Hautoberfläche im Verhältnis zu ihrem Körpergewicht. Das bedeutet, dass sie Medikamente, die auf die Haut aufgetragen werden, schneller und in größeren Mengen aufnehmen können.
Außerdem ist die Haut von kleinen Kindern noch nicht vollständig entwickelt, was ebenfalls die Aufnahme von Medikamenten erleichtert.
Gut für den Hinterkopf ist außerdem: Nach einem warmen Bad oder unter Windeln kann die Haut besonders viel von den aufgetragenen Substanzen aufnehmen.
Kinder brauchen ohnehin deutlich kleinere Creme- und Salben-Portionen als Erwachsene für gleich große Stellen. Dazu unten mehr.
Zu welchem Arzt?
Für die Behandlung der Schuppenflechte bei Kindern sind Kinderdermatologen die besten Ansprechpartner (hier eine Liste). Davon gibt es aber leider nicht so irre viele. So wird die Psoriasis bei Kindern oft vom Kinderarzt oder einem "normalen" Hautarzt behandelt.
Für die genaue Diagnose-Stellung ist ein Hautarzt die beste Anlaufstelle. Die Behandlung später kann oft auch ein Kinderarzt übernehmen.
Immer nötig: eine Basistherapie
Eine gute Hautpflege ist bei Kindern mit Psoriasis besonders wichtig. Dazu gehört mindestens einmal am Tag eine Anwendung von feuchtigkeitsspendenden Cremes ohne Wirkstoffe. Das nennt sich Basistherapie.
Duftstoffe sollten in den Cremes vermieden werden, um Allergien zu vermeiden.
Inhaltsstoffe wie Urea und Glycerin sind besonders empfehlenswert, weil sie die Hautbarriere stärken und den Juckreiz lindern können. Bei Säuglingen und Kleinkindern kann Urea allerdings zu Hautreizungen führen. Größeren Kindern kann Harnstoff aber helfen, da er die Haut weicher macht und das Eindringen anderer Medikamente erleichtert.
Ab dem Kleinkindalter kann der Wirkstoff Polidocanol (3 bis 10%) einer wirkstofffreien Pflegecreme beigemischt werden, um den Juckreiz zu llindern.
Äußerliche Mittel und Medikamente bei Kindern
Eins vorab: Der Arzt darf offiziell nur Medikamente verschreiben, die ausdrücklich für Kinder zugelassen sind. Trotzdem ist es manchmal nötig, ein Kind mit Wirkstoffen zu behandeln, die offiziell nur für Erwachsene erlaubt sind (Off-Label). Bevor Sie dem zustimmen, sollten Sie sich ausführlich über die Risiken informieren – aber auch dem Arzt vertrauen, wenn er Erfahrung damit hat.
Wichtig: Schuppen ablösen
Starke Schuppen müssen abgelöst werden, sonst wirken die äußerlichen Medikamente nicht.
Schuppen können zum Beispiel "abgebadet" werden. Das geht mit einem einfachen Wannenbad oder Umschlägen. Dort können Zusätze hinein: ein Mix aus Babyöl und Milch ist da ebenso denkbar wie Mittel aus der Apotheke mit Gerbstoff oder Ölen.
Schuppen können auch mit Salicylsäure gelöst werden – aber: erst ab einem Alter von 2 Jahren und auch dann nur für begrenzte Zeit und auf einen eingegrenzten Teil des Körpers:
| Alter | Konzentration | Körperoberfläche | Dauer |
|---|---|---|---|
| 0-2 Jahre | nur im Notfall (1-1,5 %) | nur im Notfall (<5 %) | nur im Notfall |
| 3-6 Jahre | 1,5-2% | <10% | 1-3 Tage |
| 7-14 Jahre | 2-3% | <20% | 1-3 Tage |
| 14-18 Jahre | 5% | ≤20% | 1-3 Tage |
Zum Ablösen von Kopfschuppen sind in den letzten Jahren auch einige Gele auf den Markt gekommen. Sie heißen Babybene, Psoribene oder Dermabene. Und was am Kopf funktioniert, kann gut auch zum Schuppenlösen am Körper genutzt werden.
Ein sehr flüssiges, aber auch sehr wirksames Öl zum Ablösen der Schuppen ist auch Loyon.
Kratzt sich Ihr Kind, weil der Juckreiz so stark ist, müssen Sie auch dagegen etwas tun. Die Psoriasis verschlimmert sich nämlich, wenn die Haut zu sehr mechanisch gereizt wird (Köbner-Effekt). Es gibt noch kein ideales Mittel gegen Juckreiz. Man muss geduldig viel ausprobieren bis hin zu Medikamenten, um mit diesem quälerischen Phänomen fertig zu werden.
Mahonia aquifolium (Mahonie)
Mahonia aquifolium ist in der Creme Rubisan enthalten. Die Substanz findet sich zwar auch im Pflegemittel Belixos, doch das enthält zu wenig des Wirkstoffs, als dass es zur Behandlung geeignet wäre.
Mahonia-Cremes sind rezeptfrei und für Kinder und Säuglinge (nach dem 1. Lebensjahr) zugelassen. Mahonia zählt zu den mildesten Wirkstoffen. Bei wenigen, nicht besonders ausgeprägten Psoriasis-Stellen würden wir Eltern immer empfehlen, es erst mit Mahonia Aquifolium zu probieren.
Mahonia-Salben sind nicht in der Leitlinie zur Behandlung der Psoriasis bei Kindern genannt. Ärzte haben sie oft nicht auf dem Schirm. Bei leichter Psoriasis sind sie – auch bei Erwachsenen – einen Versuch wert. Sie sind frei verkäuflich.
Alle weiteren ab hier genannten Arzneimittel sind verschreibungspflichtig. Fangen wir mit einer Übersicht an – manchmal genügt das ja für die erste Beschäftigung mit dem Thema.
Dieser Artikel orientiert sich vor allem an der Leitlinie zur "Therapie der Psoriasis bei Kindern und Jugendlichen". Dafür setzen sich Experten zusammen. Am Ende beurteilen sie die Medikamente mit vier "Noten":
- Zwei Pfeile nach oben: ja, das empfehlen wir total
- ein Pfeil nach oben: ja, können wir auch empfehlen
- ein Pfeil nach rechts: ja ok, kann man versuchen
- ein Pfeil nach unten: das empfehlen wir nicht
Die Bestnote (zwei Pfeile nach oben) bekamen:
- eine Therapie mit Dithranol in einer Klinik
- topische Vitamin D-Derivate
- Adalimumab
- Ixekizumab
- Secukinumab
- Ustekinumab
Empfohlen, aber eben nicht stark empfohlen, sind:
- die eingangs genannte Basistherapie
- topischen Calcineurininhibitoren
- eine UVB-Schmalspektrumtherapie bei Jugendlichen
- Etanercept
- MTX
Ein "Oooookay, kann man versuchen" erreichten:
- eine Therapie mit Dithranol ambulant bzw. zuhause
- die Anwendung von Steinkohlenteer
- topische Vitamin A-Derivate
- eine UVB-Schmalspektrumtherapie bei Kindern
- Acitretin
- Ciclosporin
- Fumarsäureester
Nicht (mehr) empfohlen wird die Anwendung von PUVA.
Nun aber zu den Einzelheiten.
Topische Calcineurininhibitoren
Topische Calcineurininhibitoren wirken, indem sie die Aktivierung von T-Zellen hemmen und somit gezielt in die Entzündungsprozesse der Haut eingreifen. Diese Medikamente können bei der Behandlung von Psoriasis eingesetzt werden, sind jedoch aufgrund ihrer vergleichsweise schwachen Wirksamkeit nur für bestimmte Problemzonen sinnvoll.
Im Gegensatz zu topischen Kortisonprodukten besteht bei Calcineurininhibitoren, insbesondere bei Langzeitanwendungen, kein Risiko einer Hautverdünnung (Hautatrophie). Deshalb eignen sie sich besonders gut für die Behandlung empfindlicher Hautbereiche wie im Gesicht oder in Hautfalten (intertriginöse Areale).
Eine häufige Nebenwirkung ist ein leichtes Brennen, das einige Minuten nach dem Auftragen der Präparate auftreten kann. Dies tritt vor allem bei akuten Entzündungen auf. Eine kurzfristige Vorbehandlung mit topischen Kortisonprodukten kann das Auftreten dieser brennenden Empfindungen deutlich reduzieren und die Akzeptanz (Compliance) der Anwendung von Calcineurininhibitoren erhöhen.
Langzeitdaten zur Anwendung von Pimecrolimus zeigen keine Hinweise auf negative Effekte auf das sich entwickelnde kindliche Immunsystem oder ein erhöhtes Risiko für Krebs.
Für Tacrolimus sind die Ergebnisse nicht einheitlich. Sie weisen auf ein minimal erhöhtes Risiko für die Entwicklung eines Lymphoms bei Patienten mit Neurodermitis hin, die sowieso schon ein leicht erhöhtes Lymphomrisiko aufweist.
Die Behandlung der Psoriasis mit topischen Calcineurininhibitoren ist immer off-label. Das heißt, sie sind nicht speziell für diesen Zweck zugelassen. Im Sommer 2024 wurde zwar ein erstes Medikament mit Tacrolimus für die Behandlung der Psoriasis aus dem Kopf zugelassen (Sumilor) – aber nur für Erwachsene.
Erfahrungen von Menschen mit Schuppenflechte oder Psoriasis arthritis: Schau Dich in unserem Forum um.
Dithranol
Dithranol ist ein sehr, sehr altes Medikament. Sein größer Nachteil: Es verschmutzt alles, mit dem es in Berührung kommt – Kleidung, Fliesen, einfach alles. Die Salbe wird aufgetragen und nach einiger Zeit wieder abgewaschen. Nur: Welches Kind bleibt wirklich minutenlang still stehen, selbst wenn es schwört, sich nicht zu bewegen?
Hinzu kommt, dass es kein fertiges Medikament aus der Tube (mehr) gibt, sondern es in der Apotheke angerührt werden muss. Das machen nicht mehr viele Apotheken. Heute wird Dithranol vor allem in Kliniken angewendet, auch da aber eher sparsam.
Kortison in Cremes, Salben usw.
Wenn Kortisonsalben zum Einsatz kommen sollen, sind Vertreter der Klasse 2 und 3 (mittel- bis höherpotente) topische Kortikoide die Mittel der ersten Wahl. (Wir schreiben hier übrigens nur von Salben, aber das gilt auch für Cremes, Schaum etc.)
Hochpotente Kortikoide (Klasse 4 der deutschen Klassifikation) sollten, wenn möglich, vermieden oder nur kurzzeitig bzw. in Kombination mit steroidsparenden Alternativen angewendet werden. Dies gilt insbesondere für Kinder über 3 Jahre.
Begonnen werden sollte vorzugsweise mit Präparaten der Klasse 3 mit einem günstigen therapeutischen Index (TIX). Da wäre zum Beispiel der Wirkstoff Prednicarbat zu nennen.
An besonders empfindlichen Regionen wie dem Gesicht, den Achselhöhlen oder dem Genitalbereich sollten Kortisonsalben nur kurzfristig, also für ein bis zwei Wochen, und in einer Wirkstärke bis Klasse 2 eingesetzt werden.
Bei längerem und insbesondere regelmäßigem Therapiebedarf sind die oben genannten Calcineurininhibitoren zu bevorzugen.
An speziellen Psoriasis-Stellen wie der Kopfhaut sind bei Einleitung einer Therapie und kurzfristig auch Klasse-4-Kortikoide vertretbar. Wegen der potenziellen Nebenwirkungen wie Dünnerwerden der Haut, Bildung von "Schwangerschaftsstreifen" und Dermatitis um Mund und Nase herum ist eine langfristige tägliche Dauertherapie jedoch nicht angesagt.
Wichtig ist auch das sogenannte Ausschleichen. Ein abruptes Absetzen von Kortisonsalben nämlich führt oft zu einer raschen Verschlechterung. "Ausschleichen" heißt: Wenn man bis dahin zum Beispiel einmal täglich eine Kortisonsalbe angewendet hat, tut man das nur noch jeden zweiten Tag, dann jeden dritten usw. Irgendwann kann man für einige Wochen nur noch an zwei Tagen pro Woche die Kortisonsalbe verwenden. Das nennt man dann proaktive Therapie.
Hydrokortison ist, wenn man Risiko und Wirksamkeit abwägt, nicht zu empfehlen. Sprich: Dafür, dass es recht wenig wirkt, sind die Risiken zu groß.
👉 Tipp: Folge uns bei Instagram für Informationen und Austausch.
Vitamin-D-Analoga
Vitamin D-Analoga helfen bei Psoriasis, indem sie das Zellwachstum verlangsamen und die Hautzellen dazu bringen, sich normal zu entwickeln.
Nach der Behandlung, bei der die Schuppen entfernt wurden, kann man gleichzeitig mit dem Ausschleichen der Kortisonsalben eine Behandlung mit Vitamin-D-Analoga beginnen und die auch nach dem Absetzen der Kortikoide fortsetzen.
Erste Verbesserungen sieht man frühestens nach zwei Wochen, die beste Wirkung wird oft erst nach sechs bis acht Wochen erreicht. Am Anfang können leichte Hautreizungen auftreten, die aber meistens verschwinden, wenn man die Behandlung fortsetzt.
Man sollte Vitamin D-Präparate bei Kindern nicht auf zu großen Hautflächen anwenden, weil es sonst zu erhöhten Kalziumwerten im Blut kommen kann.
Calcipotriol wird einmal täglich auf weniger als 30 Prozent der Körperoberfläche angewendet, Tacalcitol auf weniger als 15 Prozent.
Ist die Plaque-Psoriasis großflächig, kann man die Therapie auf verschiedene Körperbereiche aufteilen. Dann werden zum Beispiel an einem Tag Kopf und Arme, am nächsten Tag Beine und Körperstamm behandelt.
Fertigmischungen aus Calcipotriol und dem Kortison Betamethason sind für Kinder nicht zugelassen, können aber in Einzelfällen zu Beginn der Behandlung kurzzeitig eingesetzt werden (off-label)
Weitere topische Therapien
- Steinkohlenteer: Wird selten verwendet, da es Hautreizungen und Verfärbungen verursachen kann. Naja, und Kinder riechen ihn auch nicht so gern.
- Vitamin A-Derivate: Nicht für Kinder zugelassen, können aber in Ausnahmefällen verwendet werden. Aber: Es gibt hierzulande keine fertigen Salben etc. Sie müssen immer aus internationalen Apotheken besorgt werden.
Wie viel Salbe braucht ein Kind?
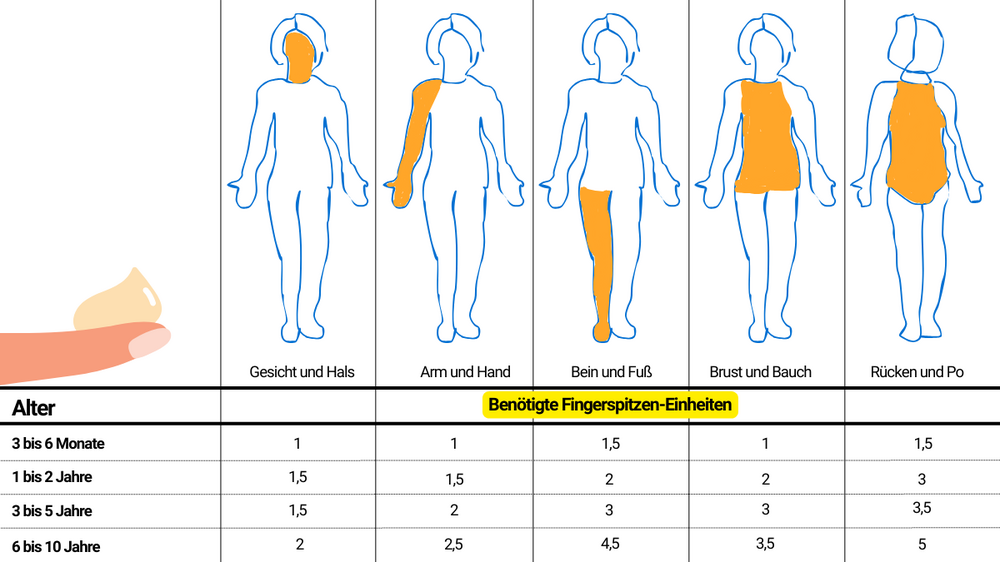
Muss Ihr Kind mit Salbe therapiert werden, so stellt sich Ihnen sicher schnell die Frage: Wie viel Salbe braucht ein Kind? Die Angabe "morgens und abends dünn auftragen" ist eher ungenau und wenig hilfreich. Deshalb haben Dermatologen aus Cardiff die so genannte "Fingerspitzeneinheit" und das dazugehörige Dosierungsschema entwickelt.
Kernpunkt der britischen Erfindung ist die Spitze des erwachsenen Zeigefingers, genauer gesagt, die Strecke von der obersten Fingerhautfalte bis zur Fingerspitze. Gibt man darauf aus einer Tube mit einer Öffnung von 5 mm im Durchmesser einen Salbenstreifen, so entspricht die Salbenmenge einer Fingerspitzeneinheit (= ca. 0,5 g). Sie unterscheidet sich bei Männern und Frauen nur minimal.
Je nach Größe der erkrankten Hautoberfläche kann man dann die benötigten Fingerspitzeneinheiten errechnen. Klar ersichtlich wird dies im abgebildeten Diagramm. Bei der Anwendung von Creme statt Salbe sind übrigens nur geringfügig höhere Dosen erforderlich.
Dass diese Kalkulation für die Praxis tatsächlich relevant ist, konnte in einer Studie mit 24 Kindern, die unter Neurodermitis litten, bestätigt werden. Kein einziger der kleinen Patienten benötigte mehr als die zuvor ermittelten Fingerspitzeneinheiten.
Innerliche Medikamente für Kinder
Kein Erwachsener wird einem Kind vorschnell ein innerliches Medikament geben wollen. In sehr schweren Fällen verschreiben Ärzte aber Kindern auch innerliche Medikamente. Im Jahr 2017 wurden 5,4 Prozent der Kinder mit Psoriasis mit einer innerlichen Therapie behandelt. Das soll sagen: Von den wenigen Kindern mit Schuppenflechte bekommen noch weniger eine Tablette oder Spritze.
| Wirkstoff | Handelsnamen | ab... | Einschränkung |
| Adalimumab | Amgevita, Hulio, Humira, Idacio, Imraldi | 4 Jahre | Voraussetzung: unzureichendes Ansprechen auf eine äußerliche Therapie oder Lichttherapie |
| Etanercept | Benepali, Enbrel | 6 Jahre | Voraussetzung: unzureichendes Ansprechen auf andere innerliche Therapie oder Lichttherapie (oder Unverträglichkeit) |
| Secukinumab | Cosentyx | 6 Jahre | Voraussetzung: "Kinder, die für eine systemische Therapie in Frage kommen" |
| Ustekinumab | Stelara | 6 Jahre | Voraussetzung: unzureichendes Ansprechen auf andere innerliche Therapie oder Lichttherapie (oder Unverträglichkeit) |
| Apremilast | Otezla | 6 Jahre |
Voraussetzung: 20 Kilogramm Körpergewicht (EMA-Zulassung steht aus) |
Lichttherapie bei Kindern
Die positiven Effekte von UV-B-Licht bei Psroiasis sind gut belegt. Besonders die Schmalspektrum-UV-B-Therapie mit einer Wellenlänge von 311 nm wird bevorzugt, weil sie die besten biologischen Effekte bei minimalen unerwünschten Wirkungen hat.
Aber: In der Regel sind 20 bis 30 Sitzungen mit drei bis fünf Anwendungen pro Woche notwendig. Das ist für alle Beteiligten aufwändig und anstrengend.
Die Kombination von UV-Therapie mit Bädern kann die Wirksamkeit erhöhen, bringt jedoch auch ein höheres Risiko für Hautrötungen (Erythem) mit sich.
Die PUVA-Therapie – eine Kombination von UV-A-Licht mit Psoralen – wird bei Kindern nicht empfohlen, weil sie ein erhöhtes Risiko für Hautkrebs birgt.
Die Empfehlungen lauten also:
- für Schulkinder: In Einzelfällen kann eine UVB-Schmalspektrumtherapie erwogen werden.
- für Jugendliche: In Einzelfällen kann ebenfalls eine UVB-Schmalspektrumtherapie empfohlen werden.
- PUVA-Therapie: Wird für Kinder und Jugendliche nicht empfohlen.
Geduld bei der Behandlung
Ihr Kind wird vermutlich sehr lange, vielleicht das ganze Leben, Wirkstoffe und Therapien gegen Psoriasis anwenden. Deshalb sollten Sie möglichst vorsichtig mit allem umgehen, weil sich die Nebenwirkungen im Laufe der Zeit ansammeln.
Rechnen Sie damit, dass ein Wirkstoff oder eine Therapie irgendwann nicht mehr so gut hilft. Sie müssen die Mittel wechseln, wenn sich die Psoriasis daran gewöhnt hat.
Dann werden Sie Phasen haben, da wollen Sie nichts mehr von der Medizin wissen. Sie werden natürliche, alternative oder sogar exotische Behandlungen ausprobieren. Bitte geben Sie nicht zu viel Geld dafür aus. Alles, was nach sechs Wochen nicht anschlägt, sollten Sie wieder absetzen. Auch pflanzliche Präparate können unerwünschte Effekte entfalten, wenn sie nicht richtig angewendet werden oder wenn Sie im Internet bei unseriösen Händlern kaufen.
Sie sollten alternative Mittel oder Therapien als Ergänzung zur medizinischen Behandlung anwenden. Es gibt kein Wundermittel gegen Psoriasis! Sprechen Sie mit Ihrem Hautarzt, bevor Sie auf völlig andere Medizinrichtungen ausweichen.
Mehr zum Thema im Psoriasis-Netz
➔ Fakten: Psoriasis bei Kindern: Diagnose, Symptome, Zahlen, Tipps
➔ Vorlesehilfe: So erklärst Du Schuppenflechte einem Kind
➔ Ratgeber für Eltern: Wenn das eigene Kind an Psoriasis leidet
Tipps zum Weiterlesen
Broschüre Psoriasis bei Kindern
Der Deutsche Psoriasis-Bund e.V. hat eine Broschüre mit dem Titel "Psoriasis bei Kindern und Jugendlichen. Informationen für Eltern und interessierte Erwachsene" aufgelegt. Mitglieder des Vereins erhalten sie sowohl in der gedruckten Version als auch in der digitalen Version kostenfrei. Informationen gibt es per Telefon (040 / 223399-0) oder per E-Mail an info@psoriasis-bund.de. Wer nicht Mitglied ist, kann das Info-Blatt in der digitalen Version im PSO Kiosk erwerben.
Expertenforum Hautfragen
Allgemeine Fragen zu Haut, Hautkrankheiten und Hautpflege bei Kleinkindern werden im Internetportal "Rund ums Baby" von Hautärzten beantwortet.
Datenbanken für Kinder-Medikamente
Leider nur für Fachkreise ist die Website ZAK. In dieser Datenbank finden sich alle, für Kinder zugelassene Arzneimittel mit ihren Fachinformationen, unterschieden nach Krankheitsbild, Wirkstoff, Altersgruppe usw.
Ebenfalls nur für Fachkreise zugänglich ist das "Kinderformularium". Ees enthält unabhängige evidenzbasierte Informationen zur Anwendung von Arzneimitteln bei Kindern und Jugendlichen.


 Claudia Liebram ist Journalistin in Berlin. Ihre Psoriasis begann, als sie drei Jahre alt war. Sie absolvierte den Masterstudiengang "Consumer Health Care" an der Berliner Charité.
Claudia Liebram ist Journalistin in Berlin. Ihre Psoriasis begann, als sie drei Jahre alt war. Sie absolvierte den Masterstudiengang "Consumer Health Care" an der Berliner Charité.
Empfohlene Kommentare
Keine Kommentare vorhanden
Erstelle ein Benutzerkonto oder melde dich an, um zu kommentieren
Du musst ein Benutzerkonto haben, um einen Kommentar verfassen zu können
Benutzerkonto erstellen
Neues Benutzerkonto für unsere Community erstellen. Es ist einfach!
Neues Benutzerkonto erstellenAnmelden
Du hast bereits ein Benutzerkonto? Melde dich hier an.
Jetzt anmelden