Die 12 tödlichsten verschreibungspflichten Medikamente der Welt - Vom Kortison bis zum MTX und weitere
-
Auch interessant
Hallo zsammen, Ich bin ja ganz neu aud diesem Feld und im Moment quäle ich mich mit geschwollenem Knie und großem...Hallo, auch auf die Gefahr hin, dass es das Thema schon gibt und ich es übersehen habe... Sorry 🤷♀️ Aktuell bin...Hallo, ich bin es mal wieder... Ich habe die 2. Spritze vor einer Woche erhalten. Habe aber vermutlich seit 5 Tagen e...Hallo, habe seit einiger Zeit ein Ekzem auf einem Finger gehabt. Darufhin hat mir ein Hautarzt eine Kortisonsalbe nam... -
Wissen und Tipps für Dein Leben mit Schuppenflechte oder Psoriasis arthritis













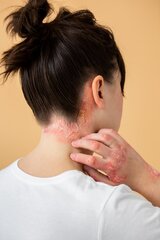



Empfohlene Beiträge
Erstelle ein Benutzerkonto oder melde dich an, um zu kommentieren
Du musst ein Benutzerkonto haben, um einen Kommentar verfassen zu können
Benutzerkonto erstellen
Neues Benutzerkonto für unsere Community erstellen. Es ist einfach!
Neues Benutzerkonto erstellenAnmelden
Du hast bereits ein Benutzerkonto? Melde dich hier an.
Jetzt anmelden